Wondgenezing in de huid is een complex en zorgvuldig georkestreerd proces waarbij de gecoördineerde inspanningen van verschillende celtypen en signaalmechanismen betrokken zijn. Deze natuurlijke herstellende reactie is van cruciaal belang voor het herstellen van eventuele schade of letsel aan de huid, waardoor de barrièrefunctie en structurele integriteit ervan kunnen worden hersteld.
Het begrijpen van de complexiteit van wondgenezing in de huid vereist een uitgebreide verkenning van zowel de huidanatomie als de algemene anatomie, evenals waardering voor de cellulaire en moleculaire processen die aan dit opmerkelijke fysiologische fenomeen ten grondslag liggen.
Anatomie van de huid
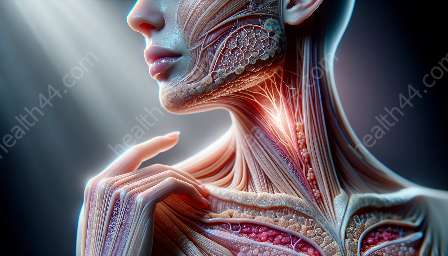
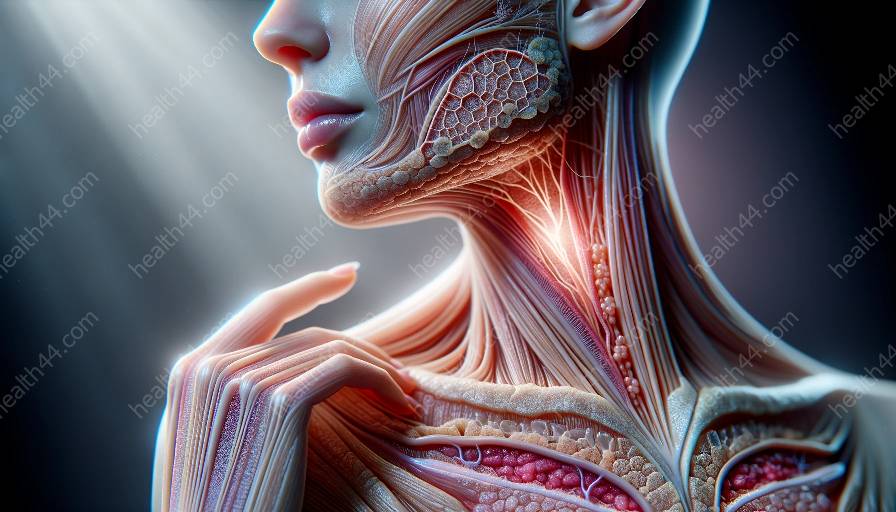
De huid, het grootste orgaan van het menselijk lichaam, bestaat uit drie primaire lagen: de epidermis, dermis en hypodermis (onderhuids weefsel). Elke laag speelt een duidelijke rol in de algehele functie en structuur van de huid.
Opperhuid
De epidermis is de buitenste laag van de huid en dient als barrière tegen omgevingsfactoren, ziekteverwekkers en waterverlies. Het omvat meerdere celtypen, waarbij keratinocyten het belangrijkste celtype zijn dat verantwoordelijk is voor de productie van het eiwit keratine, dat structurele ondersteuning en waterdichtheid biedt.
Andere celtypen in de epidermis zijn onder meer melanocyten, die het pigment melanine synthetiseren, en Langerhans-cellen, die betrokken zijn bij de immuunrespons.
Huid
Onder de epidermis ligt de dermis, een bindweefsellaag die rijk is aan bloedvaten, zenuwuiteinden, haarzakjes en zweetklieren. De dermis biedt structurele ondersteuning voor de huid en speelt een cruciale rol bij de thermoregulatie.
De dermis bevat collageen- en elastinevezels, die bijdragen aan de sterkte, flexibiliteit en elasticiteit van de huid. Bovendien herbergt de dermis fibroblasten, immuuncellen en verschillende extracellulaire matrixcomponenten die van vitaal belang zijn voor wondgenezing.
Hypodermis (onderhuids weefsel)
De hypodermis, gelegen onder de dermis, bestaat uit vetweefsel en dient als een dempende laag, isoleert het lichaam en zorgt voor energieopslag. Het herbergt ook grotere bloedvaten en zenuwen die de huid en onderliggende structuren voeden.
Anatomie en wondgenezing
Optimale wondgenezing in de huid omvat een gecoördineerde reeks gebeurtenissen die grofweg in drie fasen kunnen worden onderverdeeld: ontsteking, proliferatie en hermodellering. Elke fase wordt gekenmerkt door specifieke cellulaire en moleculaire processen die worden beïnvloed door zowel de huidanatomie als de algemene anatomie.
Ontstekingsfase
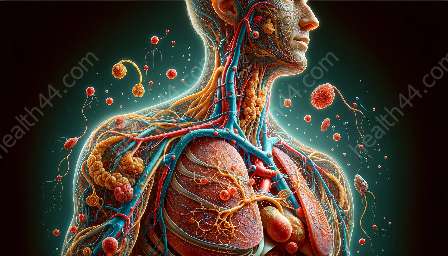
Na letsel vernauwen de bloedvaten in het getroffen gebied om bloedverlies te minimaliseren, gevolgd door vasodilatatie en verhoogde permeabiliteit, wat leidt tot de infiltratie van immuuncellen, zoals neutrofielen en macrofagen, vanuit de bloedbaan naar de wondlocatie.
Deze immuuncellen geven verschillende cytokines en groeifactoren vrij die de ontstekingsreactie initiëren, puin verwijderen, ziekteverwekkers bestrijden en de wondomgeving voorbereiden op daaropvolgende genezingsprocessen. De nabijheid van bloedvaten en immuuncellen in de dermis heeft een grote invloed op de efficiëntie van deze fase.
Proliferatiefase
Tijdens de proliferatiefase spelen fibroblasten, die overvloedig aanwezig zijn in de dermis, een centrale rol bij de productie van nieuwe extracellulaire matrixcomponenten, zoals collageen en elastine, om het structurele raamwerk van de huid opnieuw op te bouwen. Ze dragen ook bij aan angiogenese, de vorming van nieuwe bloedvaten die essentieel zijn voor de toevoer van voedingsstoffen en zuurstof naar het genezende weefsel.
Bovendien migreren en prolifereren keratinocyten in de epidermis om het wondoppervlak te bedekken, waardoor een nieuwe beschermende barrière wordt gevormd. De precieze organisatie en functie van deze celpopulaties zijn cruciaal voor succesvolle wondsluiting en her-epithelisatie.
Fase van verbouwing
De remodelleringsfase omvat de geleidelijke rijping en reorganisatie van de nieuw gesynthetiseerde extracellulaire matrix, waardoor de sterkte en functionaliteit van de genezen huid wordt gegarandeerd. Collageenvezels ondergaan verknoping en hermodellering, aangedreven door de gecoördineerde acties van fibroblasten en andere celtypen, zoals myofibroblasten.
Bovendien wordt het herstel van de normale huidarchitectuur en -functie beïnvloed door sensorische zenuwen en aanhangsels, zoals haarzakjes, die worden geïnnerveerd en gevasculariseerd via complexe netwerken in de dermis en hypodermis.
Conclusie
Wondgenezing in de huid vertegenwoordigt een opmerkelijk samenspel tussen de anatomie van de huid, de algemene anatomie en de complexe cellulaire en moleculaire mechanismen die dit essentiële fysiologische proces beheersen. Door de complexiteit van dit proces te ontrafelen, krijgen we een diepere waardering voor het opmerkelijke regeneratieve vermogen van de huid en de cruciale rol die deze speelt bij de bescherming van het lichaam tegen bedreigingen van buitenaf.
Terwijl we de dynamische wisselwerking tussen huidanatomie, algemene anatomie en wondgenezing blijven onderzoeken, ontdekken we mogelijkheden om ons begrip van de gezondheid van de huid te vergroten en innovatieve strategieën te ontwikkelen om de resultaten van wondgenezing te verbeteren.